초록배경 및 목적:본 연구에서는 ADSD 환자가 보툴리늄 독소-A 주입을 받은 뒤 증상이 정상 음성과 비교하였을 때 어느 정도까지 회복이 가능한지에 대한 객관적인 수치 자료를 제시하고자 한다.
방법:GRBAS 척도 중 S척도에 따라 두 군으로 나눈 ADSD 환자군 각각 6명, 총 12명과 정상군 12명을 대상으로 정상군과 환자군의 보툴리늄 독소-A 주입 전·후의 음성에 대해 객관적 평가를 실시하였다.
AbstractObjectives:This study used objective data to look at the phonation characteristics of patients with adductor spasmodic dysphonia (ADSD) before and after receiving botulinum toxin-A (BTX-A) injections.
Methods:Twelve normal subjects, and 12 with ADSD who were divided into two groups(S1, S2) were measured with each of the 6 GRBAS scale ratings. Aerodynamic and acoustic analysis were performed.
Results:This study evaluated patients with ADSD before and after BTX-A injections and compared them with normal subjects to see the differences in the characteristics of voice Before BTX-A injections, all members of the ADSD groups had significantly lower mean airflow rate (MFR) than the normal group. Also, the S2 group had a significantly shorter maximum phonation time (MPT) than the normal group. In acoustic analysis members of the ADSD groups had significantly more jitters and shimmers than the normal group.
Conclusion:The results show that BTX-A injection is that the less severe strained-strangled voice is the more effective. And aerodynamic parameter is more sensitive barometer than acoustic parameter about the effects of BTX-A injection in ADSD. The results show that BTX-A injections can create a less severe strained voice. And the aerodynamic parameter is a more sensitive barometer than the acoustic parameter when looking at the effects of BTX-A injections in patients with ADSD.
질병을 가지고 있는 많은 환자들은 회복을 위해 수술 및 약물치료를 받게 되는데, 이 과정에서 그들은 자신의 병이 치료를 통해 어느 정도까지 회복이 가능한지에 대해 의문이 생길 것이다. 질병의 종류와 시행되는 치료법에 따라 호전되는 정도는 다르겠지만, 대부분의 환자들이 기대하는 것은 자신이 질병을 앓기 전의 상태인 정상 범주의 수준으로 회복하는 것이다. 또한, 치료를 시행하는 의사나 치료사의 입장에서도 환자에게 수술 및 약물치료를 실시하기 전에 이 치료법을 사용함으로써 질병의 호전 정도를 객관적으로 제시하는 것은 환자의 치료 동기부여 및 정보제공에도 크게 영향을 미칠 것이다. 연축성 발성장애(spasmodic dysphonia, SD)는 후두에 발생하는 근긴장이상증(focal dystonia)으로 후두근육의 불수의적 수축에 의한 발성장애이다(Blitzer, Brin, & Stewart, 1998). SD는 내전형(adductor spasmodic dysphonia, ADSD), 외전형(abductor spasmodic dysphonia, ABSD), 혼합형(mixed)으로 분류할 수 있다. 이 중 음성 떨림을 동반한 거친 음성(harsh voice)과 음도 이탈(pitch break), 바람 새는(breathiness) 음성 등이 특징적으로 나타나는 ADSD가 대부분이다(Blitzer et al., 1998; Kendall & Leonard, 2009). 현재 ADSD의 치료에는 다른 수술적인 치료법보다 보툴리늄-A(botulinum toxin-A, BTX-A) 주입술이 효과적이다(Blitzer et al., 1998; Kendall & Leonard, 2009; Ludlow et al., 2008; Truong, Rontal, Rolnick, Aronson, & Mistura, 1991). BTX-A는 갑상피열근(thyroarythenoid)에 주입되며, 이는 신경을 전달하는 물질인 아세틸콜린(acetylcholine)의 분비를 방해하면서 말초신경말단에서 근육을 마비시킨다(Choi & Choi, 2002; Kendall & Leonard, 2009). 즉, 연축성 발성장애에 있어서 BTX-A의 효과는 근육세포를 화학적 탈신경화(chemical denervation)시켜 근육의 수축기능을 무력화하는데 있다(Cannito, Kahane, & Chorna, 2008). BTX-A는 주입하는 부위와 환자의 중증도에 따라서 주입량을 조절하게 되는데 주로 편측이나 양측 갑상피열근에 주입한다(Boone, McFarlane, & Von Berg, 2004). 이는 약효가 유지되는 시간이 짧아 반복적인 주입이 필요하여 비용이 많이 든다는 단점이 있으나 현재 ADSD의 치료를 위해 가장 많이 사용되고 있는 방법이다(Nam, Choi, Choi, & Choi, 2005).
음성평가는 객관적 평가와 주관적 평가로 나눌 수 있다. 그 중 객관적 평가는 SD의 진단을 위해서는 충분한 자료를 제시하지 못하지만, 음성의 기능 상태를 보여줄 수 있는 유용한 방법이다(Woodson, Zwirner, Murry, & Swenson, 1992). 객관적 평가에는 공기역학적 평가와 음향학적 평가 및 문단 수준에서 실시하는 전기성문파형검사(electroglottography, EGG)와 후두스트로보스코피 등이 있다(Yun, Kim, Choi, & Choi, 2011). 공기역학적 평가는 최대발성지속시간(maximum phonation time, MPT), 성문하압(subglottal pressure, Psub), 평균호기류율(mean flow rate, MFR)과 성문저항(glottal impedance), 생성된 목소리의 힘과 성문 하 호기의 힘의 비를 나타내는 음성효율(vocal efficiency, VE) 등을 측정하는 검사로 이는 SD의 유형 분류 및 진단에 도움을 준다(Kim, 1997; Woodson, Zwirner, Murry, & Swenson, 1992). ADSD환자는 불수의적인 성대 진동에 의해 과내전(hyperadduction)상태가 불규칙적이고 반복적으로 발생한다. 이는 폐에서 나오는 공기의 흐름과도 관련이 있어 공기역학적인 면에 영향을 끼치며, 호흡에서 중요한 역할을 하는 호흡압력에도 영향을 미치므로 공기역학적 평가는 ADSD환자의 평가 항목에 반드시 포함되어야 한다(Nam et al., 2005). 음향학적 평가는 음성 파형 중 가장 낮은 주파수인 기본주파수(fundamental frequency, F0)와 성문파형 주기의 빠른 변화로 음성의 거친 정도(roughness)와 관련된 특성인 주기 간 주파수 변동률(jitter), 유성음 신호의 빠른 진폭 변화를 보여주는 연속적인 주기 간의 평균 진폭의 차이인 주기 간 진폭 변동률(shimmer), 신호 대 잡음비(signal-to-noise ratio, SNR) 등을 보여주는 검사로 ADSD환자의 음성의 질을 평가하기 위해 사용된다(Hong, 1997).
현재까지 진행된 선행연구들을 살펴보면 다음과 같다. Zwirner, Murry, Swenson과 Woodson (1991)은 19명의 ADSD환자를 대상으로 왼쪽 갑상피열근에 BTX-A를 주입한 후 2주가 경과한 뒤에 음향학적 평가를 실시하였다. 그 결과, 기본주파수에 대한 표준편차(standard deviation of fundamental frequency, SD F0)는 주입 전보다 주입 후에 유의하게 낮아졌고 jitter와 shimmer는 주입 후에 주입 전보다 낮아졌으나 통계적으로 유의하지 않았다고 한다. Choi 등(2000)의 연구에서 15명의 여성 ADSD환자와 15명의 여성 정상군을 대상으로 공기역학적 및 음향학적 평가를 실시한 결과, 정상군의 음성 효율은 98.25 ppm, ADSD환자군은 14.93 ppm으로 통계적으로 유의한 차이가 있었다고 한다. 또한 배음 대 잡음비(harmonic-to-noise ratio, NHR)와 jitter, shimmer에서는 ADSD환자군이 정상군에 비해 통계적으로 유의하게 높은 수치를 보였다고 한다. Yun 등(2011)은 ADSD 여성 12명을 대상으로 BTX-A 주입 전·후에 음성검사를 실시한 결과, MPT는 주입 전에 비해 주입 후에 통계적으로 유의하게 짧아졌고 EGG에서는 평균기본주파수 분포(order frequency distribution, DFx)가 주입 전에 비해 주입 후 통계적으로 유의하게 높아졌으며 평균음성강도 분포(order amplitude quotient distribution, DAx), 평균성문폐쇄율 분포(order closed quotient distribution, DQx)는 주입 전에 비해 주입 후에 통계적으로 유의하게 감소하였다고 한다.
지금까지의 선행연구들을 살펴보면 ADSD 환자에서의 BTX-A 주입술의 효과나 BTX-A 주입 전·후의 음성특성 비교에 대한 몇몇 연구들이 이루어졌지만, BTX-A 주입술 시행 뒤, 환자의 음성이 정상인의 음성과 비교하여 어느 정도 호전되었는가에 대한 객관적인 수치나 자료는 제시되어 있지 않다. 이에 본 연구에서는 정상군과 ADSD환자군의 BTX-A 주입 전과 BTX-A 주입 후의 음성에 대한 공기역학적 평가 및 음향학적 평가를 실시하여 그 결과를 비교 분석하였다. 그 결과를 바탕으로 BTX-A 주입을 받은 뒤 증상이 정상음성과 비교하였을 때 어느 정도까지 회복이 가능한지에 대한 객관적인 수치자료를 제시하여 임상에서 ADSD에 대한 BTX-A 주입술의 효과 및 회복 정도, 예후에 대한 객관적인 자료를 제시해 임상가와 환자에게 도움을 주고자 하였다.
본 연구의 연구문제는 다음과 같다. 첫째, 정상군과 BTX-A 주입 전·후 ADSD 환자군(환자S1군, 환자S2군)의 공기역학적 하위변수(MPT, MFR, VE)와 음향학적 하위변수(F0, jitter, shimmer, NHR)에 차이가 있는가? 둘째, ADSD 환자군(환자S1군, 환자S2군)의 BTX-A 주입 전과 후의 공기역학적 하위변수(MPT, MFR, VE)와 음향학적 하위변수(F0, jitter, shimmer, NHR)에 차이가 있는가?
연구 방법연구대상ADSD 환자군본 연구는 2011년 2월부터 2012년 5월까지 ○○○병원 이비인후과에서 BTX-A 주입을 받은 ADSD 여성 환자 12명을 대상으로 실시하였다. 이는 SD가 남성보다 여성에게 유병률이 더 높다는 선행연구를 바탕으로 대상군을 선정하였다(Hoffman, Jiang, Rieves, McElveen, & Ford, 2009). 이들은 신경질환, 정신질환, 조음 또는 말장애 등의 기타 병력이 없었으며, PC-based spirometer (microQuark; Cosmed, Italy)를 통한 호흡 검사 결과 이상이 없었다. 또한 ○○○병원 이비인후과를 내원하여 후두스트로보스코피 등의 음성정밀검사를 통해 이비인후과 두경부 전문의 1인에게 ADSD로 진단받았다. BTX-A 독소 주입은 EMG를 이용하여 20년 이상의 경력을 가진 숙련된 두경부 전문의 1인이 시행하며 편측갑상피열근에 주입하였다. ADSD 환자군의 음성을 청지각적 평가 도구인 GRBAS 척도(G, grade; R, rough; B, breathy; A, asthenic; S, strained)를 사용하여 음성 치료 분야에서 8년 이상의 경력을 가진 언어치료사가 평가하였다. 그 결과 가장 큰 척도로 결정되는 G (grade)는 정상군과 통계적으로 유의한 차이가 있었다(Table 1). 환자군의 중증도에 따른 BTX-A 호전 정도를 살펴보기 위해 ADSD 환자군의 대표적인 음성 특성인 쥐어짜는 음성(Strained)을 기준으로 전체 환자군을 환자 S1군(0.1-1.5점) 6명과 환자 S2군(1.6-3.0점) 6명으로 나누었다(Table 2).
정상군정상군은 ADSD 환자군과 연령, 성별, 신장, 체중을 빈도대응(frequency matching)시킨 여성 중 이비인후과 의사가 후두스트로보스코피를 통해 성대에 이상이 없으며, PC-based spirometer (microQuark)를 통한 호흡 검사에서 이상이 없다고 판단된 대상자만을 선정하였다. 폐, 신경계, 후두, 말-조음 기관, 청력의 문제가 의심되거나 심한 만성질환을 앓고 있는 경우, 주당 20갑 이상 흡연하거나 주당 200 g 이상 음주하는 경우는 대상군에서 제외하였다(Choi, Kim, Nam, & Choi, 2007). 그리고 정상군의 음성을 청지각적으로 평가하여 GRBAS 척도 중 S정도가 0인 성인 여성 12명을 최종 대상군으로 선정하였다(Table 2).
연구방법ADSD환자군의 음성검사는 BTX-A 주입 전과 주입 후 4-6주 사이에 실시하였다. 이는 BTX-A 주입 후 가장 만족스러운 음성상태가 되기까지 평균 19.3일(5-28일)이 소요되었다는 선행연구를 바탕으로 선정하였다(Choi, Moon, Kim, Kim, & Kim, 1997).
공기역학적 검사Phonatory Aerodynamic System (Model 6600, Kay PENTAX, NJ, USA)을 이용하여 측정하였다. MPT 측정은 마스크를 코와 입을 완전히 덮을 수 있도록 얼굴에 밀착시킨 상태에서 대상자에게 편안한 자세로 최대 흡기 후 가능한 길고 일정한 음도(pitch)와 강도(loudness)로 모음 /아/를 발성하도록 하였다. 3회 반복 후 가장 길게 발성한 값을 최종 분석의 대상으로 하였다(Kim, 1997).
MFR과 VE 측정은 직경 1 mm 정도의 구강 내 튜브(intraoral tube)를 마스크에 끼운 후 기류가 새어나가지 않도록 마스크를 코와 입에 완전히 밀착시킨 후 튜브를 앞니 사이에 위치시키도록 하였다. 그 후 평상시 사용하는 음도와 강도로 /파/를 1초에 한 번씩 산출하는 속도로 5회 발성하도록 하였다. 자료 분석은 시작과 종료에 의한 영향을 배제하기 위해 시작과 끝을 분석구간에서 제외하였으며, 5회 반복 중 중간 3회의 평균값을 측정하였다(Choi, Kim, Nam, & Choi, 2007).
음향학적 검사Multi-dimensional voice program (MDVP, Kay PENTAX, USA)를 이용하여 측정하였다. 조용한 실내에서 피검자가 앉은 자세로 입술과 마이크와의 거리를 약 5 cm 떨어진 상태에서 편안한 크기와 음도로 모음 /아/를 4초 정도 발성하게 하였다. 발성의 시작과 종료에 의한 영향을 배제하기 위하여 시작과 끝은 분석구간에서 제외하였다(Choi et al., 2007). 이를 통해 기본주파수(F0), 주기간 주파수 변동율(jitter), 주기간 진폭 변동률(shimmer), 잡음 대 배음비(NHR)를 측정하였다.
청지각적 검사피험자가 ‘가을’ 문단을 읽는 것을 녹음한 후, GRBAS 척도를 사용하여 평가하였다. 음성의 전반적인 쉰소리의 정도를 나타내는 G, 거친 소리의 정도를 나타내는 R, 바람 새는 소리의 정도를 나타내는 B, 약한 소리의 정도를 나타내는 A, 쥐어짜는 소리의 정도를 나타내는 S특성에 대해 4점 척도(0, 정상; 1, 경도; 2, 중도; 3, 심도)로 평가하였다. 그러나 본 연구에서는 구분이 명확하지 않을 경우에는 소수점 한자리까지 표시하도록 하였다. 본 검사는 음성 치료 분야에서 8년 이상의 경력을 가진 숙련된 언어치료사가 평정하였다.
통계방법통계분석은 SPSS version 19.0 for Windows를 이용하였다. 맨휘트니 U검정(Mann-Whitney U-test)을 사용하여 정상S0군과 BTX-A 주입 전의 환자S1군 및 환자S2군을 각각 비교하였고 정상S0군과BTX-A 주입 후의 환자S1군 및 환자S2군을 각각 비교하였다. 이를 통해 공기역학적 및 음향학적 음성평가의 하위변수에 차이가 있는가를 알아보았다. 또한 환자S1군과 환자S2군의 BTX-A 주입 전·후의 음성변화를 알아보기 위해 윌콕슨 부호순위검정(Wilcoxon signed rank test)으로 분석하였다. 그리고 정상S0군과 BTX-A 주입 전·후의 환자S1군과 환자S2군의 공기역학적, 음향학적 측정치 간의 상관관계를 알아보기 위하여 피어슨 상관분석(Pearson correlations)을 실시하였다. 통계적 유의수준은 .05 미만으로 하였다.
연구 결과정상군과 BTX-A 주입 전·후의 ADSD 환자S1군, 환자S2군의 공기역학적, 음향학적 검사결과 비교BTX-A 주입 전정상군과 환자S1군을 비교한 결과, 공기역학적 검사에서는 정상군이 MFR의 중위수가 환자S1군에 비해 통계적으로 유의하게 컸다(p<.01). 음향학적 검사에서는 jitter와 shimmer의 중위수가 환자S1군이 정상군에 비해 통계적으로 유의하게 컸다(p<.05) (Table 3). 정상군과 환자S2군을 비교한 결과, 공기역학적 검사에서 환자S2군이 MPT의 중위수가 정상군에 비해 통계적으로 유의하게 짧았고 MFR의 중위수도 정상군에 비해 통계적으로 유의하게 작았다(p<.01). 음향학적 검사결과 jitter와 shimmer의 중위수는 환자S2군(4.3%)이 정상군(0.4%)에 비해 통계적으로 유의하게 컸다(p<.01) (Table 3, Figures 1-4).
BTX-A 주입 후정상군과 환자S1군을 비교한 결과, 공기역학적 검사에서는 VE의 중위수가 환자S1군이 정상군에 비해 통계적으로 유의하게 작았다(p<.01). 음향학적 검사에서는 jitter와 shimmer의 중위수가 환자S1군이 정상군에 비해 통계적으로 유의하게 컸다(p<.01) (Table 4). 정상군과 환자S2군을 비교한 결과, 공기역학적 검사에서는 환자S2군이 MPT의 중위수가 정상군에 비해 통계적으로 유의하게 짧았고(p<.05) MFR의 중위수도 정상군에 비해 통계적으로 유의하게 작았다(p<.01). 음향학적 검사결과에서 jitter와 shimmer의 중위수는 환자S2군이 정상군에 비해 통계적으로 유의하게 컸다(p<.01) (Table 4, Figures 5-9).
ADSD환자S1군, 환자S2군의 BTX-A 주입 전과 후의 공기역학적, 음향학적 검사결과 비교환자 S1군의 BTX-A 주입 전·후 비교환자S1군의 BTX-A의 주입 전·후를 비교한 결과 공기역학적 검사에서 주입 전에 비해 주입 후 MFR의 중위수가 통계적으로 유의하게 커졌고, VE의 중위수는 통계적으로 유의하게 작아졌다(p<.05) (Table 5).
환자 S2군의 BTX-A 주입 전·후 비교환자S2군의 경우에는 공기역학적 검사에서 주입 전에 비해 주입 후 MFR의 중위수가 통계적으로 유의하게 커졌다(p<.05) (Table 6).
논의 및 결론BTX-A 주입 전의 ADSD환자군의 음성과 정상군의 음성의 차이를 알아보기 위해 정상군과 환자S1군, 정상군과 환자S2군의 공기역학적, 음향학적 검사 결과를 비교하였다. 공기역학적 검사를 시행한 결과, MPT의 중위수는 정상군(18.2 sec)보다 환자군의 MPT 길이가 짧으며, 환자S1군(17.4 sec)보다 환자S2군(8.3 sec)의 MPT길이가 짧은 것으로 보아 음성의 쥐어짜는 정도가 심해짐에 따라서 MPT의 길이가 짧아진다는 것을 알 수 있다. MFR의 중위수는 정상군(130.0 mL/sec)에 비해 환자S1군(23.3 mL/sec), 환자S2군(11.7 mL/sec) 모두 통계적으로 유의하게 낮았고(p<.01) 이는 Nam 등(2005)의 선행연구 결과와 일치하였다. ADSD환자군은 성대근의 불수의적이고 비정상적인 수축에 의해 성대의 내외전이 정상적으로 이루어지지 못했기 때문에 MFR이 정상범위보다 낮다고 해석할 수 있다. 음향학적 검사 결과를 비교했을 때, BTX-A 주입 전 ADSD환자군과 정상군 간에 통계적으로 유의한 차이가 있는 변수는 jitter와 shimmer였다. Jitter의 중위수는 정상군(0.4%)에 비해 환자S1군(1.7%, p<.05), 환자S2군(4.3%, p<.01)이 통계적으로 유의하게 높았다. Shimmer의 중위수 역시 정상군(1.9%)에 비해 환자S1군(3.6%, p< .05), 환자S2군(13.6%, p<.01)이 통계적으로 유의하게 높았으며 이는 Choi와 Choi (2002)의 연구 결과와 일치하였다. 또한 환자S1군에 비해 환자S2군의 jitter와 shimmer가 높았고 이는 음성의 쥐어짜는 정도가 심해짐에 따라 jitter와 shimmer가 증가한다는 것을 알 수 있다. Jitter와 shimmer는 음질의 정도를 잘 보여주는 변수로써 ADSD환자군이 불수의적이고 비정상적인 성대근의 수축으로 인해 성대의 내외전이 불규칙하므로 정상인에 비해 jitter와 shimmer가 높다고 해석할 수 있다.
다음은 BTX-A 주입 후의 ADSD환자군의 음성과 정상군의 음성의 차이를 알아보기 위해 정상군과 환자S1군, 정상군과 환자S2군의 공기역학적, 음향학적 검사 결과를 비교하였다. 공기역학적 검사결과를 비교했을 때, MPT의 중위수는 정상군(18.2 sec)에 비해 환자S1군(12.7 sec)은 주입 전과 마찬가지로 짧았지만 이는 통계적으로 유의한 차이가 없었다. 그러나 환자S2군(11.6 sec)은 정상군에 비해 통계적으로 유의하게 짧았다(p<.05). 또한 환자S2군은 BTX-A 주입 전(8.3 sec)에 비해 주입 후(11.6 sec)로 MPT의 길이가 증가하였다. 그러나 이는 주입 전에 비해 주입 후 MPT의 길이가 증가하여 BTX-A 주입술의 효과인 것으로 보이나 여전히 정상군에 비해 통계적으로 유의하게 짧으므로 MPT는 BTX-A 주입 후에도 정상인만큼 호전되지 못하였다. 즉, MPT는 쥐어짜는 소리의 정도가 약할수록 호전도가 좋다는 것을 알 수 있다. MFR의 중위수는 주입 후 정상군(130.0 mL/sec)에 비해 환자S1군(53.3 mL/sec)이 작았으나 이는 통계적으로 유의한 차이가 없었다. 즉, 환자S1군의 MFR이 주입 전에는 정상군과 유의한 차이가 있었으나 주입 후 차이가 없어진 것으로 보아 MFR은 정상인만큼 호전된 것을 알 수 있다. 환자S2군(21.7 mL/sec)의 경우에도 주입 전 MFR이 정상군에 비해 낮았으며 이는 통계적으로 유의한 차이가 있었다(p<.01). 그리고 환자S2군은 주입 전(11.7 mL/sec)에 비해 주입 후(21.7 mL/sec)로 MFR이 증가하였으나 이는 정상군(130.0 mL/sec)에 비해 여전히 낮았다. 즉, 비교적 중증도가 심한 환자S2군은 BTX-A 주입 후에도 MFR이 정상군만큼 호전되지 않았다는 것을 알 수 있다. VE의 중위수는 정상군(3,565.0 ppm)에 비해 환자S1군(376.95 ppm)이 통계적으로 유의하게 낮았다(p<.01). VE는 음향학적 힘(acoustic power)과 공기역학적 힘(aerodynamic power)의 비로 음향학적 힘은 음압의 값의 영향을 받고 공기역학적 힘은 Psub와 VE의 곱의 영향을 받는다(Park, Kim Lim Nam, & Choi, 2008). 이에 BTX-A 주입 후 환자군의 VE가 정상군보다 낮은 이유는 주입 후 MFR의 수치가 증가하여 Psub를 감소시키면서 주입 전에 비해 목에 힘을 덜 주고 발성하게 된 것이 영향을 미친 것으로 해석할 수 있다. 그러나 환자S2군(2204.5 ppm)의 경우에는 정상군에 비해 낮았으나 이는 통계적으로 유의한 차이가 없었다. 정상군과 BTX-A 주입 후 ADSD 환자군의 음향학적 검사를 비교한 결과, jitter의 중위수는 정상군(0.4%)에 비해 환자S1군(2.5%, p<.01)과 환자S2군(4.9%, p<.01) 모두 통계적으로 유의하게 높았다. Jitter와 shimmer는 주입 전에도 환자S1군과 환자S2군 둘 다 정상군에 비해 통계적으로 유의하게 높았다. 이는 BTX-A 주입에 의해 성대근의 비정상적이고 불수의적인 수축의 억제로 인한 불규칙한 성대의 움직임이 영향을 미쳤다고 추측할 수 있다. 주입 후에도 환자군의 jitter와 shimmer가 정상군보다 높은 이유는 BTX-A 주입 후, 성대근의 마비로 인해 성대의 내외전이 불규칙해졌기 때문이라고 추측할 수 있다. 즉, 음향학적인 변수만으로는 ADSD환자의 BTX-A 주입술의 효과를 설명하기 어렵다고 판단된다.
결론적으로 BTX-A 주입 후 ADSD환자의 음성이 음향학적인 변수에 비해 공기역학적인 변수에서 호전을 보인 것을 알 수 있다. 그리고 환자S1군이 환자S2군에 비해 호전을 보인 변수가 많았으므로 중증도가 낮을수록 정상인에 가까운 호전을 보이는 것을 알 수 있었다. 즉, BTX-A 주입을 통해 성대근의 불수의적이고 비정상적인 수축을 제거함으로써 공기의 흐름이 원활해짐에 따라 공기역학적인 면이 호전된 것이다. 그러나 상대적으로 음향학적인 변수에서는 주입 전과 후에 차이를 보인 변수가 없었으므로 BTX-A 주입의 효과를 설명하기에 어려움이 있었다. 이는 BTX-A 주입 후에 성대근의 불수의적이고 비정상적인 수축은 제거했으나, BTX-A의 영향으로 성대근이 마비되면서 성대의 내외전이 불규칙해져 음질에 있어 호전을 보이지 못한 것으로 추측할 수 있다. 즉, ADSD환자의 BTX-A 주입술에 대한 효과를 살펴보기 위해서는 음향학적인 평가의 결과보다 공기역학적인 평가의 결과가 더 민감한 지표라는 것을 알 수 있다. 본 연구에서는 기존의 선행연구와 달리 BTX-A 주입의 효과를 정상인을 기준으로 하여 호전 정도를 살펴봤다는 것과 청지각적 평가인 GRBAS 척도를 실시하여 그 중 정상군과 가장 큰 차이를 보이는 ADSD 음성의 주요한 특징인 쥐어짜는 소리의 정도를 나타내는 S정도를 바탕으로 하여 중증도에 따라 환자군을 두 군으로 나누어 설명했다는 것에 의의가 있다.
본 연구의 제한점은 다음과 같다. 첫째, 각 군을 대표하는 연구 대상자 수가 적으므로 추후 남자 환자를 포함한 더 많은 대상자로 연구해야 할 필요가 있다. 둘째, 대상자에 따라 BTX-A 주입의 효과를 보이는 기간과 음성 변화양상이 다르므로 추후 BTX-A 주입 후의 음성을 시간의 경과에 따라 반복적으로 평가해 볼 필요가 있다. 셋째, 본 연구에서는 객관적 평가의 수치만 제시하였으므로 추후 주입 후의 환자 스스로의 음성에 대한 만족도를 보기 위한 평가를 실시해야 할 것이다. 넷째, 본 연구에서는 BTX-A 주입 전·후의 음성 변화에 대해 객관적인 평가인 공기역학적, 음향학적 평가만 실시하였다. 따라서 BTX-A 주입 후의 부정적인 변화를 보인 변수에 대해서 설명하는 것에 어려움이 있다. 다섯째, 연속발화 상황에서의 음성 특성을 설명하는 것에 어려움이 있으므로 추후 연속발화 상황에서의 음성 특성을 평가해야 할 것이다.
Figure 1.Maximum phonation time (MPT) according to group before botulinum toxin A injection. ADSD=adductor spasmodic dysphonia. 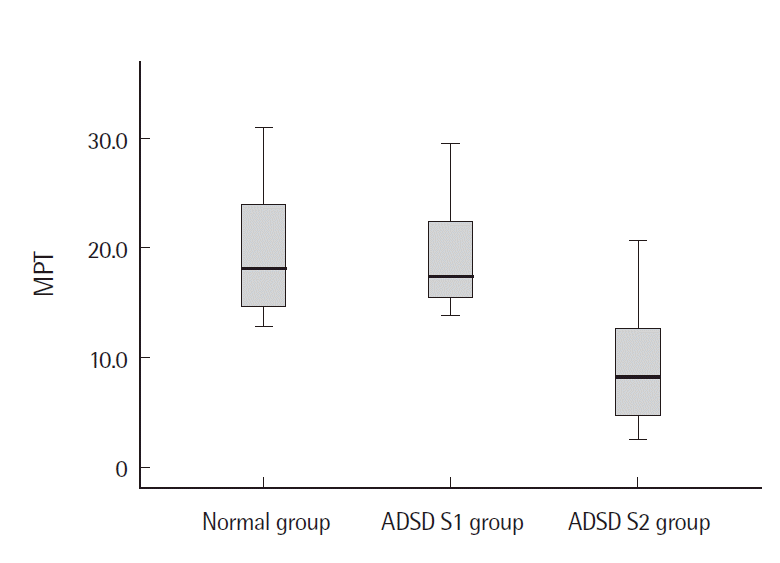
Figure 2.Mean airflow rate (MFR) according to group before botulinum toxin A injection. ADSD=adductor spasmodic dysphonia. 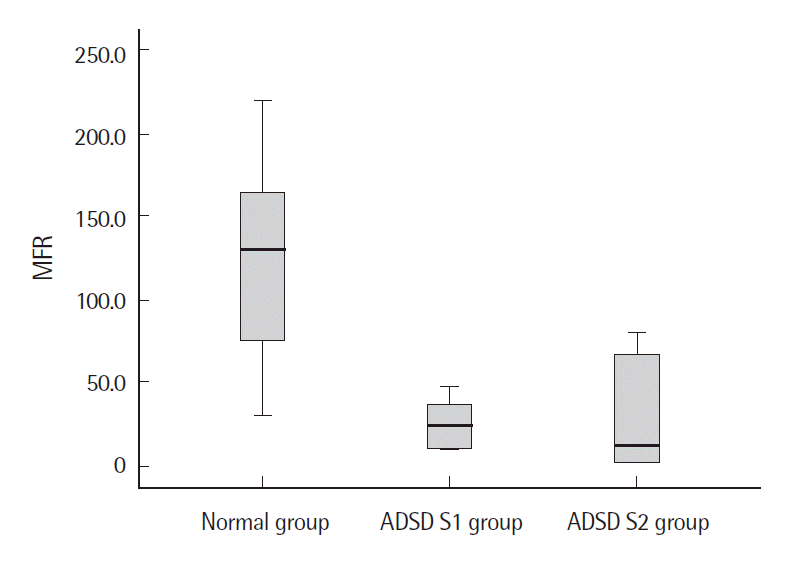
Figure 3.Jitters according to group before botulinum toxin A injection. ADSD=adductor spasmodic dysphonia. 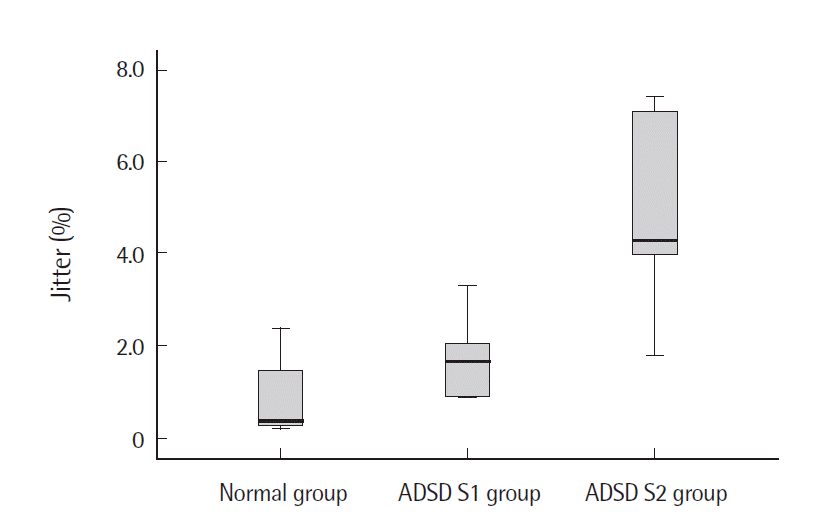
Figure 4.Shimmers according to group before botulinum toxin A injection. ADSD=adductor spasmodic dysphonia. 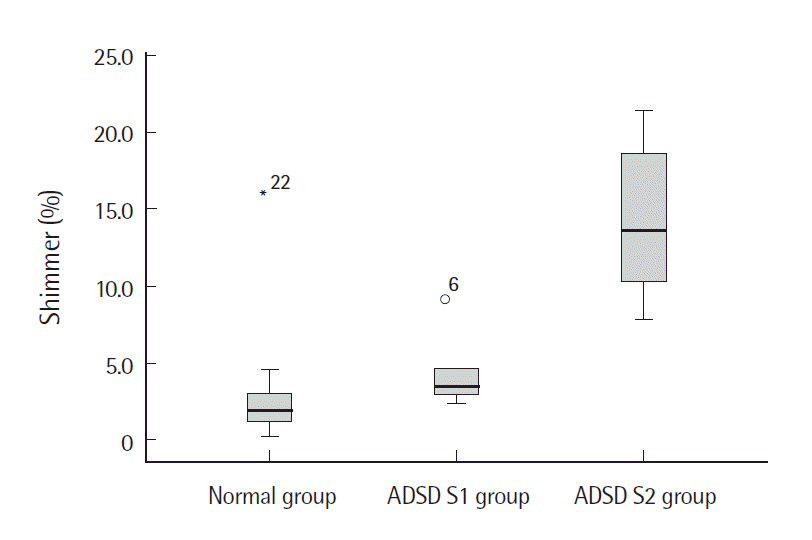
Figure 5.Maximum phonation time (MPT) according to group after botulinum toxin A injection. ADSD=adductor spasmodic dysphonia. 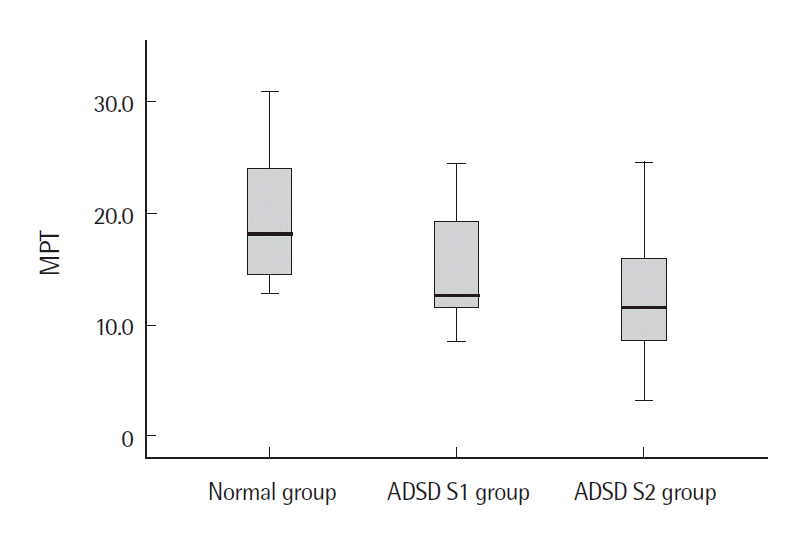
Figure 6.Mean airflow rate (MFR) according to group after botulinum toxin A injection. ADSD=adductor spasmodic dysphonia. 
Figure 7.Vocal efficiency (VE) according to group after botulinum toxin A injection. ADSD=adductor spasmodic dysphonia. 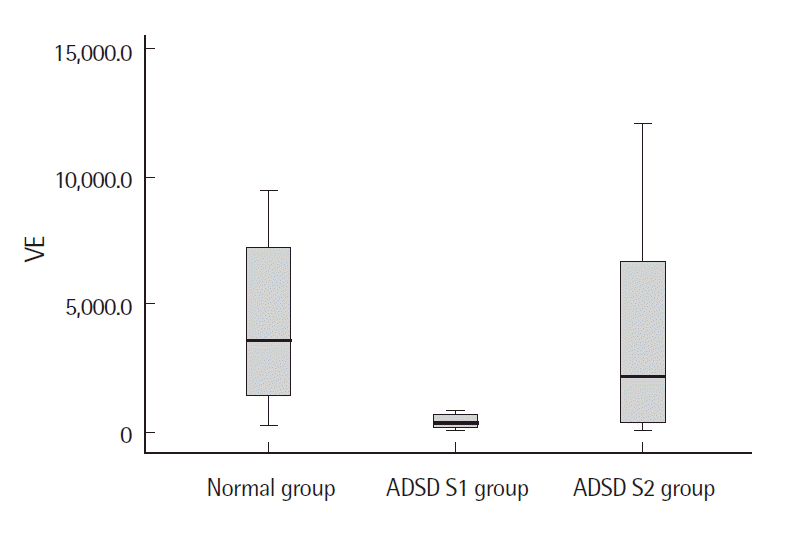
Figure 8.Jitters according to group after botulinum toxin A injection. ADSD=adductor spasmodic dysphonia. 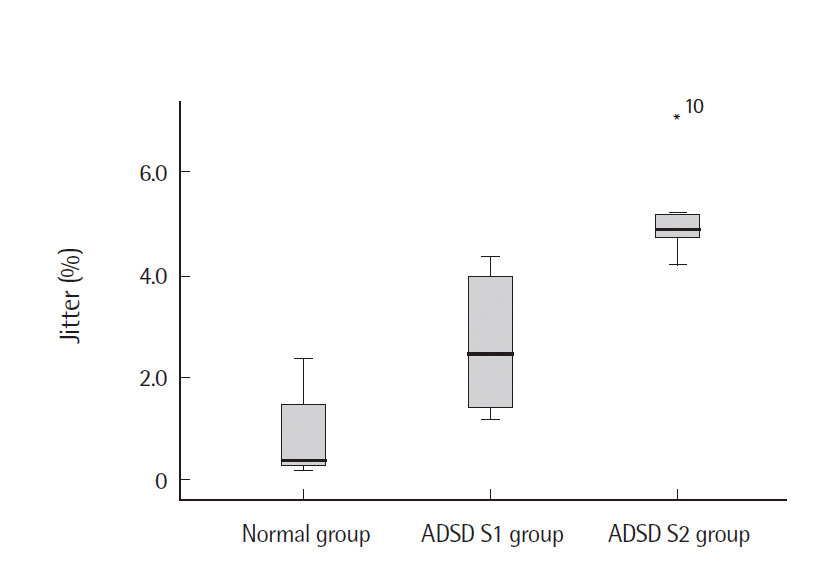
Figure 9.Shimmers according to group after botulinum toxin A injection. ADSD=adductor spasmodic dysphonia. 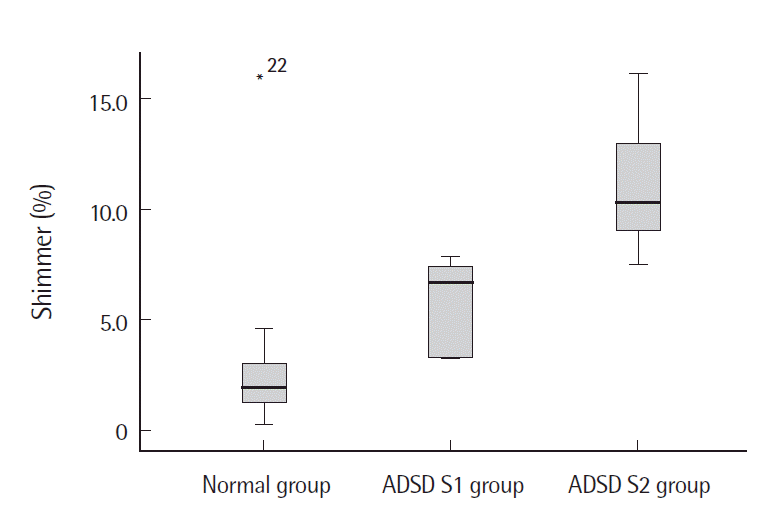
Table 1.Analysis for differences in GRBAS between ADSD and normal groups
Table 2.Participants’ characteristics Table 3.Comparison between ADSD group and normal group before BTX-A injection
Table 4.Comparison between ADSD group and normal group after BTX-A injection
Table 5.Comparison between after BTX-A injection of ADSD S1 group (n=6) Table 6.Comparison between before and after BTX-A injections of ADSD S2 group (N=6) REFERENCESBlitzer, A., Brin, MF., & Stewart, CF. (1998). Botulinum toxin management of spasmodic dysphonia (laryngeal dystonia): a 12-year experience in more than 900 patients. Laryngoscope. 108, 1435–1441.
Boone, DR., McFarlane, SC., & Von Berg, SL. (2004). The voice and voice therapy. Boston, MA: Pearson/Allyn & Bacon.
Cannito, MP., Kahane, JC., & Chorna, L. (2008). Vocal aging and adductor spasmodic dysphonia: response to botulinum toxin injection. Clinical Interventions in Aging. 3, 131–151.
Choi, HS., & Choi, SH. (2002). Clinical experience of botulinum toxin-A injection for the spasmodic dysphonia. Journal of the Korean Society of Logopedics and Phoniatrics. 13, 75–82.
Choi, HS., Lee, JH., Kim, IS., Koh, YW., Oh, JS., Bae, JH., ... Choi, SH. (2000). The acoustic and aerodynamic aspects of patients with spasmodic dysphonia. Journal of the Korean Society of Logopedics and Phoniatrics. 11, 98–103.
Choi, HS., Moon, HJ., Kim, HY., Kim, SC., & Kim, GM. (1997). Effect of Botulinum Toxin Injection in Patients with Adductor Spasmodic Dysphoni. Korean Journal of Otorhinolaryngology-Head and Neck Surgery. 40, 475–480.
Choi, JN., Kim, HH., Nam, JM., & Choi, HS. (2007). Characteristics of glottal area waveform and phonation in patients with unilateral vocal fold palsy or sulcus vocalis. Korean Journal of Communication Disorders. 12, 487–507.
Hoffman, MR., Jiang, JJ., Rieves, AL., McElveen, KAB., & Ford, CN. (2009). Differentiating between adductor and abductor spasmodic dysphonia using airflow interruption. Laryngoscope. 119, 1851–1855.
Hong, SG. (1997). Sound Spectrographic Analysis. Journal of the Korean Society of Logopedics and Phoniatrics. 8, 128–137.
Kendall, KA., & Leonard, RJ. (2009). Interarytenoid muscle botox injection for treatment of adductor spasmodic dysphonia with vocal tremor. Journal of Voice. 25, 114–119.
Kim, YH. (1997). Aero-dynamic Study. Journal of the Korean Society of Logopedics and Phoniatrics. 8, 87–92.
Ludlow, CL., Adler, CH., Berke, GS., Bielamowicz, SA., Blitzer, A., Bressman, SB., ... Woodson, GE. (2008). Research priorities in spasmodic dysphonia. Otolaryngology-Head and Neck Surgery. 139, 495–505.
Nam, DH., Choi, SH., Choi, JN., & Choi, HS. (2005). The aerodynamic & respiratory muscle pressure aspects of patients with adductor spasmodic dysphonia. Journal of the Korean Society of Speech Sciences. 12, 203–213.
Park, SY., Kim, JO., Lim, SE., Nam, DH., & Choi, HS. (2008). The perceptual evaluation and aerodynamic analysis of spasmodic dysphonia. Journal of the Korean Society of Logopedics and Phoniatrics. 19, 38–42.
Truong, DD., Rontal, M., Rolnick, M., Aronson, AE., & Mistura, K. (1991). Double-blind controlled study of botulinum toxin in adductor spasmodic dysphonia. Laryngoscope. 101, 630–634.
Woodson, GE., Zwirner, P., Murry, T., & Swenson, MR. (1992). Functional assessment of patients with spasmodic dysphonia. Journal of Voice. 6, 338–343.
|
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||